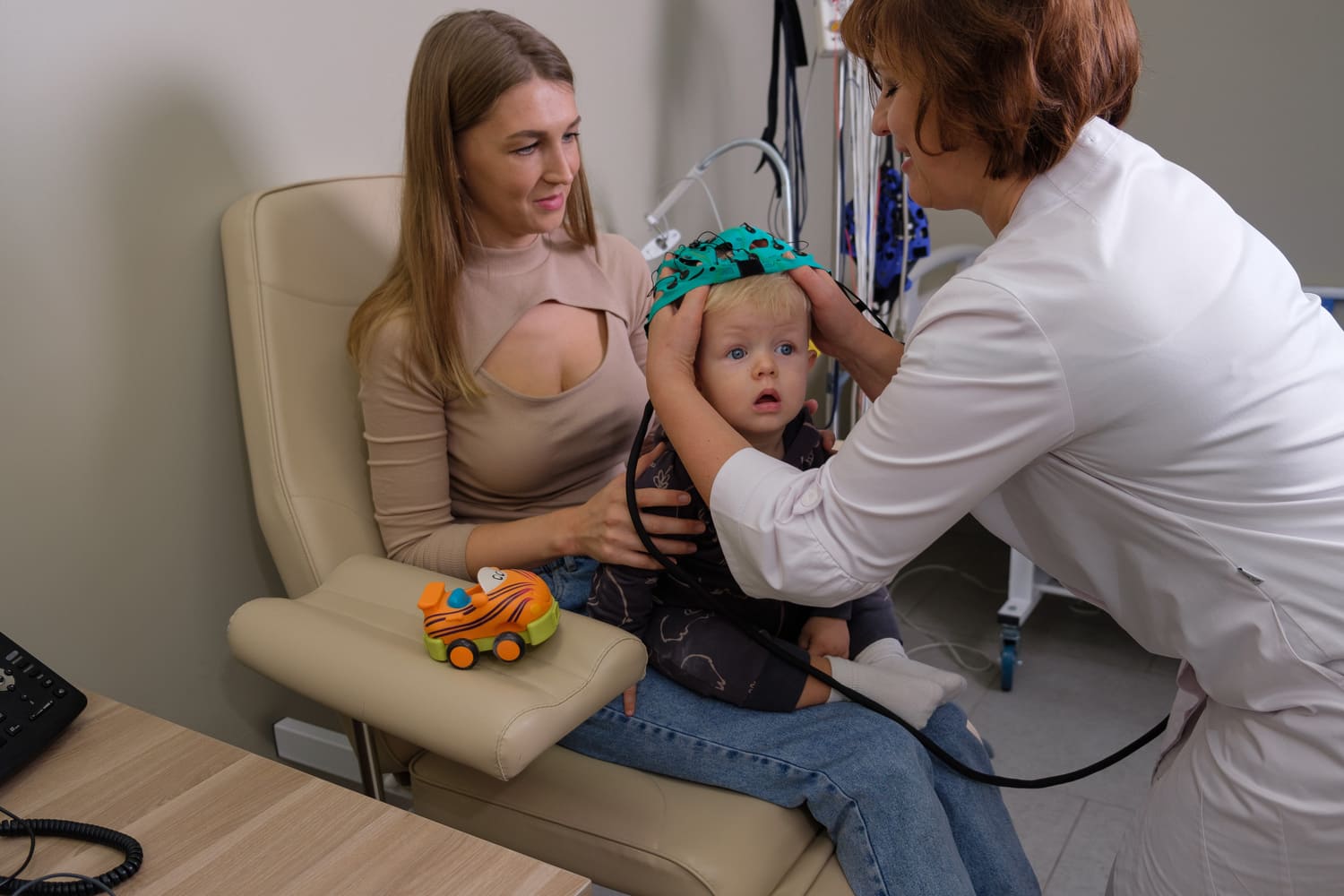
Головной мозг человека — это сложнейший орган, состоящий из огромного количества нервных клеток. Сообщение между ними происходит с помощью электрических импульсов. Каждый из них по отдельности слишком слаб, чтобы уловить его с помощью внешнего оборудования, однако суммарную электрическую активность можно определить и записать в виде кривой. Эту запись называют электроэнцефалограммой, а саму процедуру — электроэнцефалографией (ЭЭГ). Исследование проводят, чтобы оценить согласованность работы всех частей мозга между собой. Для этого не требуется проникать в полость черепа. Регистрация осуществляется с поверхности головы с помощью сетчатого шлема, снабженного специальными электродами. Никаких болевых ощущений у пациента не возникает.
Начало работ по изучению биоэлектрических процессов в структурах центральной нервной системы пришлось на 1875–1876 гг., когда был описан колебательный характер мозговой деятельности. Однако непосредственную регистрацию ЭЭГ удалось произвести только в 1929 году. Это сделал немецкий ученый и исследователь Ганс Бергер. Широкое признание метод получил в 1934 году, когда его результаты были продемонстрированы на собрании Физиологического общества в Кембридже. С того момента началось активное внедрение электроэнцефалографии как способа диагностики заболеваний головного мозга.
К сегодняшнему дню процедура претерпела ряд изменений и усовершенствований. Были изучены особенности мозгового ритма при различных болезнях, появилось более точное и чувствительное оборудование, разработаны способы продленной регистрации ЭЭГ с определением электрической активности мозга при выполнении определенных действий (видеомониторинг). Из разряда высокотехнологичных и дорогостоящих исследований электроэнцефалография давно перешла в разряд рутинных процедур, которые используются не только для целенаправленной диагностики, но и как скрининг, например при прохождении водительской комиссии.
Показания и противопоказания для ЭЭГ
С диагностической целью регистрацию электроэнцефалограммы проводят при следующих состояниях и заболеваниях:
- эпилепсия;
- обмороки;
- расстройства сна;
- судорожные приступы неясного происхождения;
- задержка психического и речевого развития у детей;
- родовая травма;
- врожденная патология центральной нервной системы;
- воспалительные болезни головного мозга: энцефалит, менингит;
- травмы головы;
- нарушение кровообращения в головном мозге при сосудистых заболеваниях;
- пролактинемия — повышение уровня пролактина в крови, которое может быть спровоцировано опухолью гипофиза;
- подозрение на наличие объемных образований (опухолей, гематом) в каком-либо отделе головы.
Абсолютные противопоказания к ЭЭГ отсутствуют, так как процедура никак не влияет на работу организма и не имеет побочных эффектов. Исследование откладывают, если на голове есть обширные свежие повреждения, мешающие наложению электродов. Также трудности могут возникнуть при обследовании детей и пациентов с выраженными психическими расстройствами, неспособных сохранять спокойствие во время записи. Применять седативные средства, как это порой происходит перед визуализирующими манипуляциями вроде КТ или МРТ, перед регистрацией электроэнцефалограммы нельзя. Они влияют на уровень биоэлектрической активности структур мозга и искажают результаты.
Подготовка
За сутки до посещения клиники нужно отказаться от употребления стимуляторов: крепкого чая и кофе, энергетических напитков с высоким содержанием таурина и кофеина. Противопоказан алкоголь, не рекомендовано курение. Прием лекарственных препаратов, влияющих на активность нервной системы (успокоительные, противоэпилептические), может отразиться на точности результатов процедуры. Однако отменять их допустимо только с разрешения лечащего врача. Кроме того, многие средства накапливаются и сохраняются в организме достаточно долго. Прекращать их прием следовало бы за несколько недель до записи ЭЭГ, что опасно, так как может спровоцировать обострение болезни.
Перед исследованием необходимо хорошо выспаться, по возможности избегать стрессов и потрясений. Чтобы обеспечить хороший контакт электродов с кожей, лучше вымыть голову и распустить волосы. Металлические украшения нужно снять, так как они могут давать помехи и приводить к возникновению артефактов на записи. В некоторых случаях режим сна перед обследованием меняют. Например, перед видеомониторингом требуется спать с 12 часов ночи до 4 часов утра, после чего бодрствовать. Дальнейший сон возможен уже в клинике, чтобы врач мог определить уровень мозговой активности в состоянии покоя.
Как проходит процедура?
Регистрация обзорной электроэнцефалограммы у здорового человека проводится в состоянии спокойного бодрствования. При этом пациент сидит или лежит с закрытыми глазами. Процедура в среднем занимает около 30 минут. При целевых обследованиях могут проводиться функциональные пробы. Для этого врач просит пациента открыть и закрыть глаза, усиленно подышать, воздействует на него с помощью вспышки света, звука. Такие действия меняют характер биоэлектрических мозговых ритмов и позволяют определить, как реагирует человек на использованный раздражитель.
Грудным детям ЭЭГ чаще проводят во сне, пока младенец находится на руках у матери. Возможны целенаправленные исследования, когда осуществляется регистрация электроэнцефалограммы во время дневного или ночного сна. Одновременно с этим производят видеозапись камерой, способной снимать в темноте. Такой подход позволяет врачу оценить уровни активности мозга на этапе засыпания и на разных стадиях сна, выявить признаки сомнамбулизма или скрытую судорожную готовность. С аналогичной целью обследование проводят в состоянии вынужденного бодрствования, когда ребенку не дают спать на протяжении нескольких часов перед посещением медицинского центра.
Расшифровка результатов
Запись результатов ЭЭГ осуществляется в виде ломаных кривых линий, отдаленно напоминающих электрокардиограмму. Их оценку проводит врач-нейрофизиолог. Объектом интереса являются так называемые мозговые ритмы — различные типы электрической активности головного мозга. В норме в состоянии покоя у взрослого человека отмечается их хорошая синхронизация, преобладание альфа-ритма в затылочно-теменных отделах. У детей в первые полгода жизни нарастает количество тета-колебаний. Далее начинается усиление альфа-волн, а тета- и дельта-ритмы постепенно теряют интенсивность. Окончательное формирование мозговой деятельности отмечается к 15 годам.
Любое изменение активности приводит к преобразованию ЭЭГ-картины. Даже при простом открывании глаз регистрируется десинхронизация потенциалов, частые колебания и депрессия альфа-ритма. При эмоциональном напряжении и раздражении происходит исчезновение альфа-ритма и усиление тета-активности. Патологическим признаком считается постоянная фиксация альфа-ритма в лобной доле, присутствие значительного разброса частот, амплитуда колебаний за пределами интервала 25–95 мкв, большая разница активности между полушариями, постоянное нарушение волновой синусоидальности и прочее.
Расшифровка ЭЭГ в современных клиниках осуществляется с применением компьютерных технологий. Нередко системы анализа встроены непосредственно в регистрирующую аппаратуру. Это позволяет добиться максимальной точности, минимизировать влияние человеческого фактора и проработать огромный объем информации, полученной при длительной электроэнцефалографии, в короткие сроки.
Вас может заинтересовать